Wat is een hartritmestoornis?
In het kort:
- Hartritmestoornis is een verzamelnaam voor aandoeningen waarbij de hartslag te snel, te langzaam of onregelmatig is. Ook wanneer de elektrische prikkels die het hart aansturen afwijkingen vertonen is er sprake van een hartritmestoornis.
- Voorbeelden van hartritmestoornissen zijn boezemfibrilleren, hartblok en overslaan van het hart.
- De oorzaak van een hartritmestoornis kan per stoornis verschillen. Veelvoorkomende oorzaken zijn ouderdom, hartfalen, een aangeboren hartafwijking en alcohol- en drugsgebruik.
- De symptomen van een hartritmestoornis zijn afhankelijk van het soort stoornis.
- Algemene symptomen zijn hartkloppingen of -overslagen, pijn op de borst, duizeligheid en kortademigheid.
- Er zijn verschillende behandelmogelijkheden, deze zijn afhankelijk van de precieze stoornis.
Over een hartritmestoornis
Anatomie van het hart
Hartritmestoornis is een verzamelnaam voor aandoeningen waarin het hart niet goed samentrekt. Een normaal hart slaat zo’n 60 tot 100 keer per minuut in rust. Het hart trekt altijd volgens een vast patroon samen. De sinusknoop geeft een prikkel af aan de boezems om samen te trekken. Vervolgens gaat de prikkel met een kleine vertraging naar de kamers die dan samentrekken. In verschillende fasen van dit proces kunnen dingen misgaan waardoor een hartritmestoornis kan ontstaan.
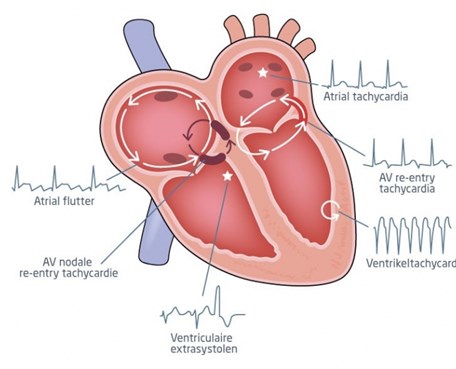
Er zijn veel verschillende soorten stoornissen van het hartritme. Hieronder staat een korte uitleg van enkele hartritmestoornissen:
- Tachycardie: het hart klopt sneller dan normaal. Tijdens een aanval kan de hartslag plotseling oplopen tot 160 of hoger. Zo’n aanval duurt van enkele minuten tot enkele dagen.
- Bradycardie: Het hart klopt langzamer dan normaal. Bij deze aandoening is je hartslag lager dan 60 keer per minuut. Ook bij inspanning gaat je hartslag onvoldoende omhoog.
- Boezemfibrilleren (atriumfibrilleren): de hartspiercellen van de boezems trekken onregelmatig en chaotisch samen. Omdat dit zo rommelig verloopt, trekken de boezems niet tegelijkertijd samen en pompen ze dus om voldoende bloed naar de kamers. Een deel van de prikkels die in de boezems ontstaan gaan door naar de kamers, waardoor die een te hoog ritme aannemen.
- Boezemflutter: de boezems van het hart trekken te snel samen, maar nog wel regelmatig.
- Kamerfibrilleren (ventrikelfibrilleren,VF): de hartspiercellen van de kamers trekken onregelmatig en chaotisch samen. Net als bij boezemfibrilleren zorgt deze chaos ervoor dat de kamers als geheel niet meer samentrekken. Er wordt dan geen bloed meer door het lichaam gepompt
- Hartblok (atrioventriculair blok): de prikkel vanuit de boezems wordt te traag of helemaal niet doorgegeven aan de kamers. Hierdoor is er geen goede balans tussen het pompen van de boezems en de kamers.
- Zieke sinusknoop: de sinusknoop geeft afwisselend te snel en te langzaam prikkels af.
- Overslaan van het hart (extrasystolen): het hart trekt plotseling een keer te vroeg samen, bijvoorbeeld als je schrikt. De tijd tot de volgende hartslag wordt vervolgens langer om weer in het juiste ritme te komen. Deze volgende hartslag is daardoor wat krachtiger dan normaal. Dit is de ‘bonk’ die je voelt.



